BỆNH LÝ VỀ DA LIÊN QUAN ĐẾN THẬN (Phần I)
Có nhiều vấn đề về da liễu xuất hiện trên bệnh lý về thận đặc biệt là bệnh thận mạn. Các vấn đề về da liễu này đôi khi liên quan đến bệnh thận mạn nhưng thường xuyên trực tiếp hay gián tiếp liên quan đến suy thận. Với tỷ lệ là 100% xuất hiện ở các bệnh nhân lọc thận, những vấn đề da liễu này khiến cho bệnh nhân than phiền. Chúng có thể gây ra tình trạng khó chịu, lo lắng, trầm cảm, rối loạn giấc ngủ ảnh hưởng tiêu cực đến tinh thần và thể chất. Mặc dù hầu hết các bệnh này tương đối ôn hòa nhưng một vài bệnh có tiềm năng tiến triển nghiêm trọng và có thể gây ra tử vong. Việc nhận biết sớm và điều trị có thể thay đổi đáng kể tình trạng của bệnh nhân, thẩm chí cứu được mạng sống của họ. Trong phạm vi bài viết này, chúng tôi đề cập đến tình trạng ngứa do bệnh thận mạn (uremic pruritus); bệnh lý tiểu động mạch liên quan calci-urea (calcific-uremic arteriolopathy/ calciphylaxis) hay còn gọi là bệnh viêm da mạch máu hoại tử; bệnh xơ hóa hệ thống do thận (nephrogenic systemic fibrosis (NSF)) là những bệnh lý nguy hiểm, cần xác định và điều trị.
Một số vấn đề da liễu liên quan đển bệnh thận mạn
Tăng sắc tố
Da tái nhợt
Khô da
Bệnh rối loạn chuyển hóa porphyrin làm da nhạy cảm với ánh sáng
Porphyria giả
Bệnh Kyrle
Bệnh móng tay lõm (Koilonychia)
Hội chứng móng tay trắng (Transverse leukonychia)
Bệnh nấm móng tay
Bệnh tróc móng tay
Bệnh xuất huyết dưới móng tay
Bệnh tăng sừng hóa dưới móng
Bệnh viêm môi bong vảy
Bệnh ure đông tụ
Nhiễm trùng, nấm, virus (Streptococcus, Staphylococcus, Tinea, Herpes)
Ban đỏ xuất huyết
Viêm da mạch máu hoại tử
Nốt sần canxi
Nửa móng tay trắng – nửa móng tay đen
Rụng tóc
Mắt đỏ
Ngứa do bệnh thận mạn (uremic pruritus-UP)
Tỷ lệ mắc UP đã giảm trong vòng 10 năm qua nhờ sự cải thiện trong lọc máu cũng như sự phát triển của các màng lọc máu thẩm phân sinh học. Tuy nhiên, các cuộc điều tra gần đây (trên 18000 bệnh nhân lọc thận) cho thấy rằng UP vẫn xuất hiện ở 42-52% ở những bệnh nhân bệnh thận mạn. Các dữ liệu thống kế cho thấy UP vẫn là một triệu chứng lâm sàng quan trọng ở bệnh nhân suy thận mạn. Ở một số bệnh nhân, Up xảy ra liên tục và kéo dài chỉ khoảng vài phút, nhưng các bệnh nhân khác có thể kéo dài cả ngày lẫn đêm. Sự xuất hiện, thời gian và cường độ của UP có thể thay đổi theo từng thời điểm nhưng thường ngứa nhiều nhất vào ban đêm. Các khu vực ngứa nhiều nhất là lưng, tay, chân, ngực và đầu, nhưng 20-50% bệnh nhân sẽ bị ngứa toàn thân. Nhiệt độ thấp, đổ mồ hôi và stress có thể làm tình trạng bệnh trở nên trầm trọng trong khi tắm bằng nước nóng lại có thể làm giảm triệu chứng bệnh. Có nhiều nghiên cứu cho kết quả mâu thuẫn về ảnh hưởng của việc lọc thận lên UP. Một số cho thấy tình trạng ngứa giảm nhiều trong thời gian lọc thận, một số khác lại thấy tình trạng được cải thiện ngay khi lọc. Màng lọc sinh học gần như không ảnh hưởng đến UP nhưng gần đây các màng lọc bằng polymethulmethacrylate lại làm giảm tình trạng ngứa trên da. UP có thể ảnh hưởng đáng kể đến chất lượng cuộc sống của bệnh nhân như gây khó chịu, lo lắng, trầm cảm và rối loạn giấc ngủ. Rối loạn giấc ngủ có thể gây ra mệt mỏi mạn tính, liên quan đển xáo trộn về nhịp điệu ngày – đêm và ảnh hưởng tiêu cực đến năng lực tinh thần và thể chất của bệnh nhân. Gần đây, các nghiên cứu của Nhật Bản và DOPPS đã chứng minh mối liên quan giữa UP và nguy cơ tử vong có xu hướng gia tăng. UP thường dẫn đến tổn thương da nếu da bị trầy cước, phơi nhiễm với vi khuẩn hoặc các tác nhân khác.
Cơ chế bệnh sinh của vấn đề này được cho là liên quan đến hệ thống miễn dịch. Việc điều trị được biết đến với 2 phương pháp chính là đường ngoài da và đường uống. Các sản phẩm ngoài da được sử dụng như kem dưỡng ẩm, các chế phẩm chứa capsaicin và tacrolimus. Điều trị toàn thân có thể sử dụng tia UV, gabapentin, thuốc đối kháng và chủ vận thụ thể opionid, kháng histamin, than hoạt tính, chất đối kháng 5-HT3, chất ức chế miễn dịch và erythropoetin. Tia UV, đặc biệt là UVB bước sóng từ 280-315nm là chỉ định hiệu quả và được dung nạp tốt trừ những trường hợp bị cháy nắng.
Bệnh lý tiểu động mạch liên quan calci-urea (calcific-uremic arteriolopathy/ calciphylaxis -CUA)
CUA là một chứng bệnh có thể đe dọa đến mạng sống của bệnh nhân, bệnh lý liên quan đến mạch máu trong da và dưới da, thường xuất hiện ở bệnh nhân bệnh thận mạn. Tỷ lệ CUA vào khoảng 4% số bệnh nhân chạy thận và dưới 1% ở những bệnh nhân bệnh thận mạn. Các báo cáo về CUA trong 10 năm nay có sự cải thiện qua nhận thức và lâm sàng. Các yếu tố nguy cơ đối với sự phát triển của CUA bao gồm béo phì, tiểu đường, giới tính (nữ), da trắng, thời gian chạy nhận và việc sử dụng coumarin. Các yếu tố khác cũng được nêu lên như vitamin D, canxi phosphat, chất thay thế sắt và glucocorticosteroid.
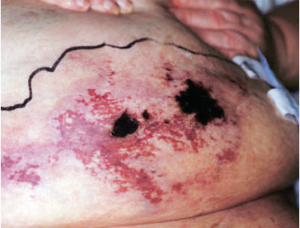
CUA bắt đầu bằng cảm giác khó chịu và các tổn thương xuất hiện trên da, chủ yếu là ở bụng, mông và đùi, tất cả là những vùng có lớp mỡ dưới da dày. Trong thời gian vài ngày hoặc vài tuần, những tổn thương này chuyển thành các mảng bám, nốt sần cứng dưới da, đau (hình 2). Những vùng da thiếu máu, hoại tử và lớp mỡ dưới da ăn sâu vào trong các cấu trúc bên trong da như cơ và dễ bị nhiễm trùng. Khởi phát của CUA thường liên quan đến một tổn thương trước đó, điều trị bằng coumarin hoặc hạ huyết áp. Ngoài ra, CUA còn ảnh hưởng đến các bộ phận ở xa như đầu ngón tay, đầu ngón chân; các trường hợp thiếu máu cục bộ ruột, cơ tim, não, thần kinh hiếm khi được báo cáo. CUA có tỷ lệ tử vong cao, tỷ lệ sống 1 năm là 45% và 5 năm là 35%, nguyên nhân chủ yếu là nhiễm trùng.
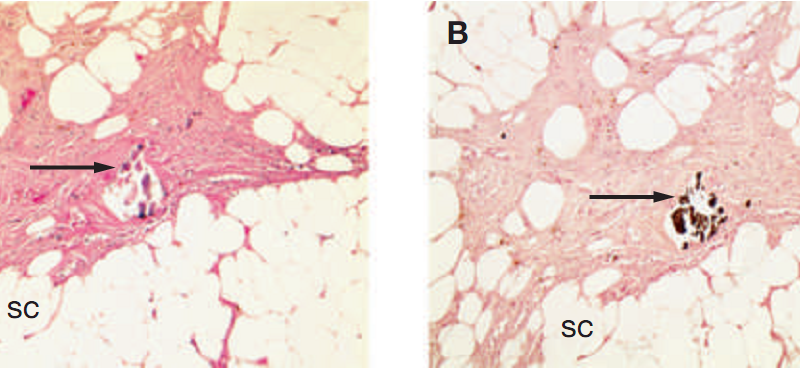
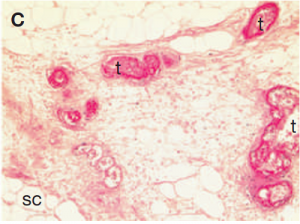
Chẩn đoán lâm sàng sớm ở giai đoạn chưa có loét là rất quan trọng trong bệnh lý CUA vì nó cho phép các chuyên gia xác định sớm các biện pháp điều trị, giúp cải thiện tiên lượng cho các tình trạng. Khi thấy sự xuất hiện đột ngột của các mảng bám hoặc các nốt sưng trên cơ thể (chân, tay) của những bệnh nhân bệnh thận mạn hoặc đang chạy thận là nên tiến hành chẩn đoán ngay. Chẩn đoán mô học là tốt nhất nhưng cần cẩn thận khi lấy mẫu da vì nó có thể gây loét không lành. Các tổn thương mô học đặc trưng liên quan đến loét lớp biểu bì, hoại tử da, vôi hóa thành mạnh, xơ hóa lớp trung bì và hạ bì (hình 3). Huyết khối mạch máu và tích tụ canxi ngoại bào cũng dễ quan sát thấy. Chụp X-quang có thể thấy các cục vôi hóa nhỏ và đo được độ bão hòa oxy. Ở một số bệnh nhân, xét nghiệm xương với net-99nm methylen diphosphat cho thấy các nốt ở phần nông cũng như sâu của da. CUA cần được chẩn đoán phân biệt với các tình trạng khác như sử dụng coumarin gây hoại tử da, bệnh mạch máu ngoại vi, viêm mạch máu hệ thống, cryoglobulin huyết, thuyên tắc cholesterol, viêm da mủ hoại thư (pyoderma gangrenosum), loạn chuyển hóa oxalat (oxalosis) và khối u canxi lành tính (tình trạng phổ biến ở bệnh nhân bệnh thận mạn).
 |
|
|
Hình 2. CUA ở bệnh nhân 48 tuổi với những sang thương ở vùng bụng |
|
 |
|
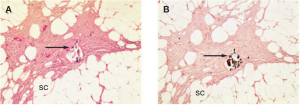 |
Hình 3. Hình ảnh mô học của bệnh CUA
(A) Nhuộm H&E thấy canxi (B) Nhuộm Von Kossa thấy canxi (C) Nhuộm H&E thấy huyết khối |
Điều trị
Các biện pháp chủ yếu được dùng để điều trị CUA tập trung vào chăm sóc vết thương đặc biệt (bao gồm tái hồi phục mô da hoại tử) và cung cấp thuốc kháng sinh, thuốc giảm đau toàn thân. Trong một số trường hợp, việc sử dụng máy hút chân không có thể được xem xét để cải thiện việc chữa lành vết thương. Làm sạch vết thương triệt để bằng cách ghép da cũng đã được thử nghiệm thành công. Các biện pháp điều trị thứ phát bao gồm thiết lập lại cân bằng hàm lượng canxi và phosphat của bệnh nhân bằng cách lọc máu tăng cường (với lượng canxi thấp), sử dụng các chất mang phosphat không canxi (ví dụ như sevelamer hoặc lanthanum carbonat) và ngưng cung cấp các chất tương tự vitamin D. Với sự tăng hormon tuyến cận giáp, có thể cần cắt bỏ tuyến cận giáp sớm. Một số trường hợp đã cho thấy cinacalcet calcimimetic có hiệu quả trong việc kiểm soát nhanh chứng loạn dưỡng giáp thứ phát của bệnh nhân CUA với việc chữa lành hoàn toàn các chứng loét da.
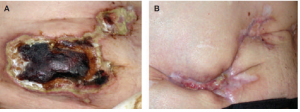
Đối với những bệnh nhân không được chỉ định cắt tuyến cận giáp sớm thì có thể sử dụng liệu pháp calcimimetic. Bổ sung vitamin K cũng được khuyến cáo ở những bệnh nhân CUA liên quan đến coumarin. Natri thiosulfat, muối vô cơ làm giảm quá trình vôi hóa ở các mô bằng cách chelat hóa canxi từ các mô mềm. Natri thiosulfat cũng hoạt động giống như một chất chống oxy hóa cũng như tổng hợp oxid nitric nội mô, giúp cải thiện lưu lượng máu và sự oxy hóa mô. Tiêm tĩnh mạch natri thiosulfat ở liều từ 5-25g trong quá trình lọc thận cho kết quả khả quan trong việc điều trị CUA khi kết hợp cùng các phương pháp đã nêu ở trên (hình 4). Tuy nhiên, hạn chế về tác dụng phụ của natri thiosulfat là buồn nôn. Điều trị bằng natri thiosulfat nên được tiến hành liên tục trong một khoảng thời gian đủ lâu (vài tuần đến vài tháng) để duy trì các kết quả tích cực ban đầu. Một ca nghiên cứu so thấy sự thành công trong việc sử dụng natri thiosulfat trên bệnh nhân CUA.
 |
|
Hình 4. CUA ở bệnh nhân nữ 44 tuối, (A) trước khi điều trị (B) sau khi điều trị với intensified hemodialysis, parathyroidectomy và tiêm natrithiosulfate 20 g 3 lần/tuần trong 7 tuần. |
Cả hai cách tiêm tĩnh mạch bisphosphonat (pamidromat và ibandronat) và uống bisphosphonat (etidronat) cũng được sử dụng thành công trong điều trị CUA với tác dụng giảm đau và giảm viêm nhanh chóng. Cơ chế hoạt động của bisphosphat trong CUA vẫn chưa được biết rõ nhưng sự thay đổi tích tụ canxi phosphat, ức chế viêm, thay dổi và ức chế trực tiếp sự vôi hóa (thông qua yếu tố κB) được đề xuất bởi bisphosphonat có cấu trúc tương tự pyrophosphat. Sử dụng bisphosphonat ở bệnh nhân bệnh thận mạn và chạy thận nhân tạo nhìn chung là an toàn nhưng dữ liệu vẫn còn hạn chế. Trị liệu bằng oxy giúp cải thiện oxy đến các mô bị tổn thương thông qua sự tăng neo-angiogenesis và hình thành collagen cũng như giúp bạch cầu trung tính tiêu diệt các vi khuẩn. Liệu pháp oxy thành công trong điều trị CUA với ít tác dụng phụ.